 外科学总论及外科学教学课程表南京鼓楼医院.docx
外科学总论及外科学教学课程表南京鼓楼医院.docx
- 文档编号:13915527
- 上传时间:2023-06-19
- 格式:DOCX
- 页数:126
- 大小:76.40KB
外科学总论及外科学教学课程表南京鼓楼医院.docx
《外科学总论及外科学教学课程表南京鼓楼医院.docx》由会员分享,可在线阅读,更多相关《外科学总论及外科学教学课程表南京鼓楼医院.docx(126页珍藏版)》请在冰点文库上搜索。
外科学总论及外科学教学课程表南京鼓楼医院
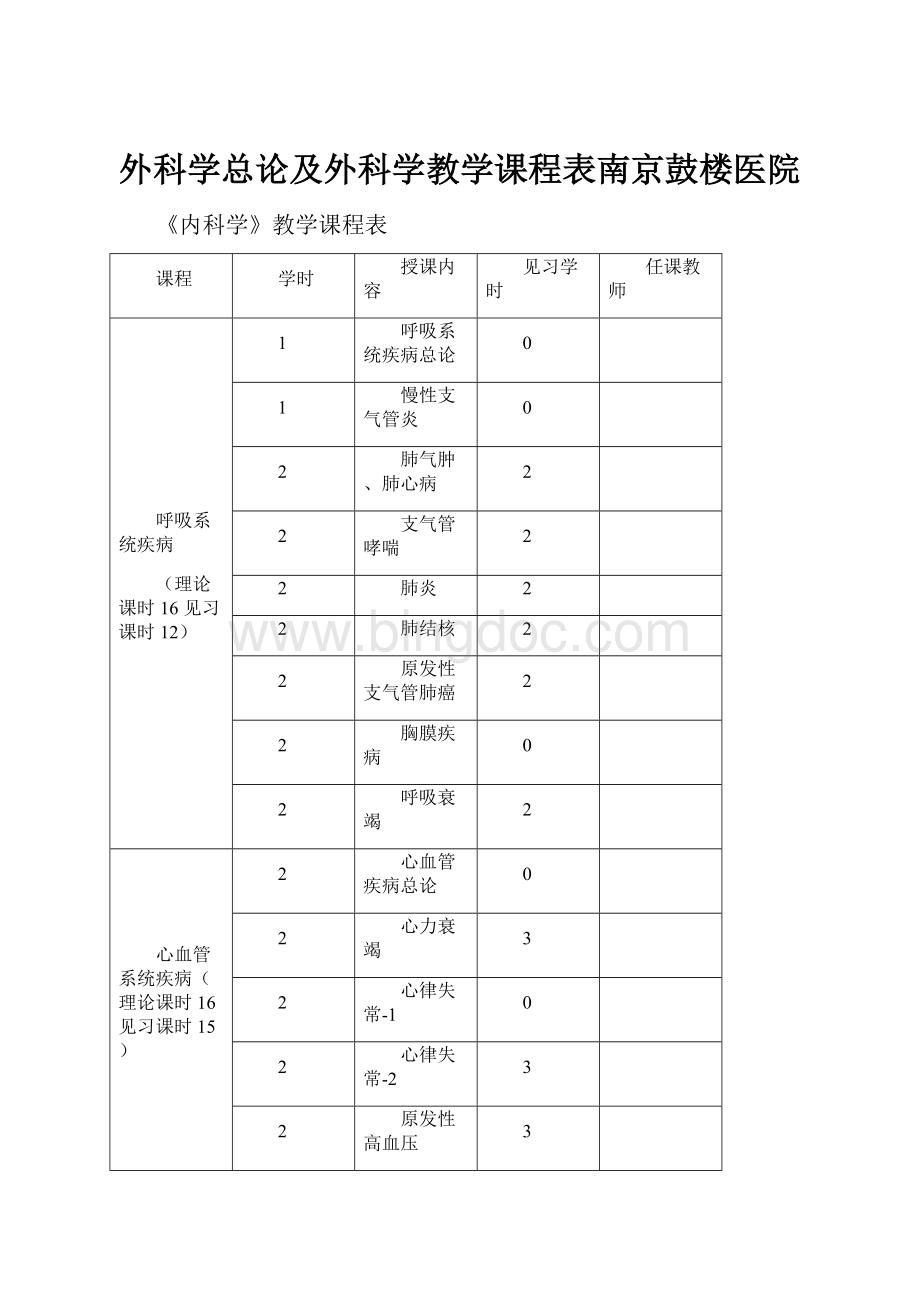
《内科学》教学课程表
课程
学时
授课内容
见习学时
任课教师
呼吸系统疾病
(理论课时16见习课时12)
1
呼吸系统疾病总论
0
1
慢性支气管炎
0
2
肺气肿、肺心病
2
2
支气管哮喘
2
2
肺炎
2
2
肺结核
2
2
原发性支气管肺癌
2
2
胸膜疾病
0
2
呼吸衰竭
2
心血管系统疾病(理论课时16见习课时15)
2
心血管疾病总论
0
2
心力衰竭
3
2
心律失常-1
0
2
心律失常-2
3
2
原发性高血压
3
2
冠状动脉粥样硬化性心脏病-1
0
2
冠状动脉粥样硬化性心脏病-2
3
2
瓣膜病、心肌病
3
消化系统疾病
(理论课时20
见习课时15)
1
消化系统疾病总论
0
1
胃炎、胃食管反流病
0
2
消化性溃疡
2
2
胃癌
2
2
炎症性肠病
2
2
大肠癌
2
2
慢性肝炎、肝硬化
1
2
原发性肝癌、肝性脑病
2
2
胰腺疾病
2
2
上消化道出血
1
2
肠结核、结核性腹膜炎
1
泌尿系统疾病
(理论课时12
见习课时8)
2
肾脏病学总论
0
刘志红院士
2
原发性肾小球疾病
2
2
肾病综合征
2
1
急性肾损伤
0
1
尿路感染
0
2
慢性肾脏病
2
2
血液净化疗法
2
风湿性疾病
(理论课时6
见习课时4)
2
总论、干燥综合征
0
2
系统性红斑狼疮
2
2
类风湿性关节炎
2
血液系统
(理论课时14
见习课时6)
2
贫血概述、缺铁性贫血
0
2
再生障碍性贫血
2
2
溶血性贫血
0
1
出血性疾病
0
1
血小板减少性紫癜、过敏性紫癜
0
2
淋巴瘤
2
2
白血病-1
0
2
白血病-2
2
内分泌
(理论课时10
见习课时4)
2
内分泌和代谢性疾病总论
2
Graves病
2
2
Cushing综合征
2
糖尿病-1
2
糖尿病-2
2
其他
2
理化因素所致疾病
0
合计
96
64
《内科学》教学大纲
【前言】
本教学大纲依照教育部高教司和卫生部科教司规定的八年制临床医学专业教学要求,以人民卫生出版社统编的第2版“全国高等医学院校八年制及七年制临床医学等专业教材”为蓝本,经南京大学教学办公室研究制定。
授课对象为本硕博连读八年制临床医学专业、毕业后主要从事临床医疗工作的医学生。
【教学时间分配】
章节
内容
讲授
见习
第一篇
呼吸系统疾病
16
12
第二篇
心血管系统疾病
16
15
第三篇
消化系统疾病
20
15
第四篇
泌尿系统疾病
12
8
第五篇
风湿性疾病
6
4
第六篇
血液和造血系统疾病
14
6
第七篇
内分泌和代谢疾病
10
4
第八篇
理化因素引起的疾病
2
0
总计
96
64
第一篇呼吸系统疾病
第一章总论
【教学目的与要求】
1、了解呼吸系统疾病增多的主要相关因素、常用诊断方法。
2、熟悉呼吸系统的结构功能及其与疾病的关系,明确吸烟的危害。
【讲授时数】1学时
【讲授内容】
一、呼吸系统疾病是常见病和多发病
1、我国死因调查结果。
2、发病率增加的主要相关因素。
重点讲解呼吸系统结构功能特点与疾病的关系及导延误诊断的原因。
二、诊断和鉴别诊断:
简述呼吸系统疾病的病史、临床表现特点,变应原皮肤试验、肺功能、支气管镜、胸腔镜、纵膈镜等特殊检查的意义。
1、病史
2、症状
3、体征
4、实验室和其它检查
【自学内容】
呼吸系统疾病现状与展望
第二章急性上呼吸道感染及急性气管—支气管炎
【教学目的与要求】
1、了解急性上呼吸道感染的定义、病因;
2、熟悉普通感冒与流感的鉴别;
3、掌握急性气管—支气管炎的诊断与治疗。
【教学方法】自学为主
说明
在讲授“慢性支气管炎”时,可用比较方式复习上述内容。
第三章慢性阻塞性肺病和慢性肺源性心脏病
【讲授时数】3学时,见习2学时。
第一节慢性支气管炎
【教学目的与要求】
1、掌握本病的诊断、分型、分期及治疗方法。
2、熟悉本病定义、病因及危害性。
3、了解小气道、慢性阻塞性肺病(COPD)的概念。
【讲授内容】
一、概述
1、定义。
2、危害性:
患病率高,常并发阻塞性肺气肿、慢性肺心病。
二、病因和发病机制:
综合因素参与
1、外因:
(1)吸烟;
(2)感染;(3)理化因素;(4)寒冷;(5)过敏因素。
2、内因:
(1)局部和(或)全身免疫功能减低;
(2)副交感神经反应性增高。
三、病理:
气道粘膜及其周围组织的慢性非特异性炎症的病理改变。
四、病理生理:
属阻塞性通气功能障碍。
早期可仅表现为小气道(直径<2mm)气道功能异常(最大呼气流速—容积曲线,V75,V50值减低)。
随着病情加重,出现气道狭窄、阻力增加和气流受限,如果不完全可逆,即可诊断为COPD。
五、临床表现
1、症状:
重点阐述咳、痰、喘症状。
2、体征:
早期可无任何异常体征,急性发作期可闻及散在干、湿罗音,喘息型可听到哮鸣音及呼气延长。
3、临床分型:
(1)单纯型(咳嗽、咳痰);
(2)喘息型(咳嗽、咳痰、喘息)。
4、分期:
(1)急性发作期;
(2)慢性迁延期;(3)临床缓解期。
六、实验室和其它检查
1、X线检查:
肺纹理粗、多、乱。
2、呼吸功能检查:
阻塞性通气功能障碍表现,如:
FEV1/FVC<70%,MVV<预计值的80%。
但早期仅表现为小气道阻塞。
3、血液检查:
急性发作期或并发肺部感染时,WBC↑,N↑。
缓解期多无变化。
4、痰液检查:
涂片或培养,有助于诊断及治疗。
七、诊断和鉴别诊断
1、诊断标准:
要求掌握国家制定的诊断标准,强调要排除其它心、肺疾患后,才可作出诊断。
2、鉴别诊断,包括
(1)支气管哮喘;
(2)支气管扩张;(3)肺结核;(4)肺癌;(5)尘肺等。
八、治疗:
指出不同病期给予不同的治疗方法:
1、急性发作期和慢性迁延期。
(1)以控制感染为主:
视感染的主要致病菌和严重程度选用抗生素。
(2)祛痰、镇咳;以祛痰为主,避免使用强力镇咳剂。
(3)解痉、平喘:
适用于喘息型慢支。
2、缓解期治疗:
以加强锻炼、增强体质,提高免疫功能,预防复发为主。
如应用卡介苗素、核酸酪素等。
九、预后:
若反复发作,易并发阻塞性肺气肿,甚至形成慢性肺心病。
十、预防:
戒烟,预防感冒,做好个人劳动保护。
【教学方法】
结合慢支病因、发病原理的示意图讲授。
第二节阻塞性肺气肿
【教学目的与要求】
1、掌握阻塞性肺气肿的定义、诊断和治疗方法。
2、熟悉阻塞性肺气肿的病因、发病机理及病理生理特点。
3、了解其临床分型及预后。
【讲授内容】
一、概述:
肺气肿的定义,与慢性阻塞性肺疾病(COPD)的关系。
二、病因和发病机理:
指出其发病机理尚未阐明,可能与多种病因有关。
简述由慢支发展为阻塞性肺气肿的过程和弹性蛋白酶与抗蛋白酶失衡学说。
三、病理:
小叶中央型多见,其它类型包括全小叶型、混合型。
四、病理生理:
早期病变局限于细小气道。
病变侵入大气道时,肺通气功能明显障碍。
随着病情的发展,肺组织弹性回缩力降低,导致最大呼气流速下降,残气容积增加,与慢支气道病变一起引起气道阻塞和气流受限,形成慢性阻塞性肺疾病(COPD)。
五、临床表现
1、症状:
(1)逐渐加重的呼吸困难;
(2)不动不喘、动辄气喘。
2、体征:
早期无特殊体征。
桶状胸体征(望、触、叩、听特征)。
如剑突下出现心脏搏动及其心音较心尖部明显增强时,提示并发早期肺心病。
六、实验室及其它检查
1、X线检查:
肋间隙增宽、肋骨平行,活动减弱、膈低平,两肺透亮度增加,心脏呈垂直位。
2、呼吸功能检查:
残气容积/肺总量>40%,对阻塞性肺气肿有重要诊断价值。
3、动脉血气分析:
早期无变化。
发展至COPD后,可见动脉血氧分压(PaO2)降低,二氧化碳分压(PaCO2)升高,呼吸性酸中毒。
4、其它:
心电图、血液和痰液检查。
七、并发症:
简要介绍常见症的特点,如自发性气胸、呼吸衰竭、慢性肺原性心脏病等。
八、诊断和鉴别诊断
1、诊断:
根据慢支的病史及肺气肿的临床特征,胸部X线表现(特别是胸部CT检查)及肺功能的检查一般可以确定诊断。
2、鉴别诊断:
与其他类型的肺气肿及心脏疾病鉴别。
九、治疗
1、治疗目的:
改善呼吸功能,提高患者工作、生活能力。
2、治疗措施:
(1)舒张支气管药物;
(2)应用有效抗生素;
(3)呼吸肌功能锻炼;
(4)家庭氧疗;
(5)物理治疗。
十、预后:
简单介绍肺功能(FEV1)与预后的关系。
十一、预防:
参阅慢性支气管炎一节。
【教学方法】
1、结合肺气肿发病原因、病理示意图和分型图表讲解。
2、病例示教(包括X线胸片等幻灯片)。
第三节慢性阻塞性肺疾病
【教学目的与要求】
1、掌握慢性阻塞性肺病临床表现、诊断方法、严重程度分级和病程分期,以及治疗方法。
2、了解慢性阻塞性疾病的病因、发病机制和病理生理。
3、了解外科手术在慢性阻塞性肺疾病中的作用;了解本病的预防。
【讲授内容】
一、概述:
COPD最突出的特征是具有进行性发展的不完全可逆的气流受限,病因与肺部对香烟烟雾等有害气体或有害颗粒的异常炎症有关。
肺功能检查对确定气流受限有重要意义。
慢支和阻塞性肺气肿是导致COPD最常见的疾病。
二、病因:
确切病因不清。
与慢支和肺气肿发生有关的因素都可能参与COPD的发病。
危险因素分为外因(环境因素)与内因(个体易患因素)。
三、发病机制和病理:
各种外界致病因素在易患个体导致气道、肺实质和肺血管的慢性炎症,这是COPD发病的关键机制。
简述炎症细胞和炎症因子在COPD发病过程中所起的重要作用,COPD气道阻塞和气流受限的产生机制。
四、病理:
主要表现为慢支和阻塞性肺气肿的病理变化。
五、病理生理:
指出气道阻塞和气流受限是COPD最重要的病理生理改变,引起阻塞性通气功能障碍。
还有肺总量、残气容积和功能残气量增多等肺气肿的病理生理改变。
小气道与肺实质的损害导致通气与血流比例失调,进一步使换气功能发生障碍,最终出现呼吸衰竭,继发慢性肺源性心脏病。
六、临床表现
1、症状起病慢,病程长。
常有咳嗽、咳痰症状,少数有气流受限但无咳嗽症状。
COPD的标志性症状是进行性加重的气短或呼吸困难。
急性加重时的临床表现以及出现呼吸衰竭的临床表现。
2、体征早期可无异常体征。
随着疾病进展出现阻塞性肺气肿的体征(参见本章第二节)。
七、实验室和其他检查:
肺功能检查在COPD诊断、病情严重程度评价、疾病进展状况、预后及治疗反应判断中具有的重要意义。
胸部X线、胸部CT检查的诊断价值。
动脉血气、血液学检查、痰液培养的作用等。
八、诊断和鉴别诊断:
COPD诊断的必备条件:
肺功能证实有不完全可逆的气道阻塞和气流受限。
如能同时排除其他已知病因或具有特征病理表现的气道阻塞和气流受限疾病,即可确诊COPD。
确诊的COPD患者,应根据其FEV1%预计值下降的幅度,对COPD的严重程度做出分级。
应与支气管扩张、肺结核病、间质性肺疾病、弥漫性泛细支气管炎以及闭塞性细支气管炎等相鉴别。
九、并发症:
与阻塞性肺气肿同。
十、治疗
1、稳定期治疗:
(1)教育与管理强调戒烟的意义。
(2)支气管舒张药、祛痰药的应用。
(3)长期家庭氧疗(LTOT)的意义,使用指征和方法等。
(4)长期吸入糖皮质激素。
(5)康复治疗。
(6)免疫调节治疗。
2、急性加重期治疗
(1)控制性氧疗简述吸入氧气浓度与CO2潴留的关系等。
(2)抗生素的使用使用指征,选择药物种类等。
(3)支气管舒张药药物同稳定期用药。
严重者可加大雾化吸入剂量。
静脉使用氨茶碱应检测其血药浓度。
(4)糖皮质激素口服或静脉使用。
(5)机械通气严重呼吸衰竭时使用。
3、其他治疗措施水电解质平衡,营养补充,积极排痰治疗等。
4、外科治疗意义及指征。
十一、预后:
目前尚无使COPD病变完全逆转的治疗方法,但积极的综合治疗可以延缓病变进展。
十二、预防:
同慢支。
参见本章第一节。
【见习内容】
选择典型COPD病人示教。
让学生进一步加深对COPD的临床表现、诊断和治疗方法的了解,与慢性支气管炎和阻塞性肺气肿的关联;进一步理解GOLD的意义及其临床应用。
第四节慢性肺源性心脏病
【教学目的与要求】
1、掌握慢性肺源性心脏病缓解期及急性加重期临床表现的特点,诊断方法;掌握慢性肺源性心脏病呼吸功能不全与心功能不全的处理要点。
本病缓解期防治的重要性及具体措施。
2、了解慢性肺心病时肺动脉高压的发病原理、酸碱平衡失调及电解质紊乱的原理。
3、了解本病是以肺功能不全为基本矛盾的全身病变,具有复杂多变的特点;了解本病的预防措施。
【讲授内容】
一、概述:
定义。
概况(患病率、年龄)。
近年来国内防治本病的进展。
二、病因
1、慢性支气管—肺疾病:
慢性支气管炎、阻塞性肺气肿最为多见,其次为支气管哮喘、支气管扩张、重症肺结核、尘肺,慢性弥漫性肺间质纤维化、结核病等,肺部反复炎症是导致病情恶化的主要因素。
2、严重的胸廓畸形:
各种原因引起的脊柱和胸廓畸形。
3、肺血管疾病:
原发性肺动脉高压、广泛或反复发生的多发性肺小动脉栓塞及肺小动脉炎以及原发性肺动脉血栓形成等均可以引起肺血管阻力增加、肺动脉高压和右心负荷增加,最终发展为肺心病。
三、病理
肺部基础疾病病变、肺血管病变、心脏病变。
四、发病机制
慢性肺心病是从慢性肺部病变引起肺功能不全作为基本矛盾的全身性病变,并具有复杂的(肺、心、脑、肠、肝、肾及血液等多系统损害),多变的(酸碱平衡失调和电解质紊乱)特点。
1、肺动脉高压的形成:
肺动脉高压的定义
肺动脉高压的分类
(1)动脉型肺动脉高压:
特发性肺动脉高压、家族性肺动脉高压等
(2)左心疾病相关肺动脉高压:
累及左心房和左心室的心脏疾病、二尖瓣及主动脉瓣疾病。
(3)呼吸系统疾病和(或)缺氧相关的肺动脉高压:
COPD、间质性肺病、睡眠呼吸障碍等。
(4)慢性血栓性和(或)栓塞性疾病引起的肺动脉高压。
(5)其他疾病所致肺动脉高压:
如结节病、组织细胞增多症等。
由COPD等呼吸系统疾病所致的肺动脉高压主要发病机制:
(1)肺血管功能性改变:
COPD等疾病导致肺泡低氧和动脉血低氧血症,长期缺氧引起肺血管收缩、肺血管病理性改变,产生肺动脉高压。
(2)肺血管器质性改变:
慢性缺氧导致肺血管构型重建,形成肺循环血流动力学的障碍。
(3)血容量增多和血液粘稠度增加:
慢性缺氧继发红细胞增多,血液粘稠度增加,血液阻力随之增高。
同时缺氧使醛固酮增加,水、钠潴留,使血容量增多。
2、右心功能的改变
(1)肺循环阻力增加,右心发挥其代偿功能,以克服肺动脉压力升高的阻力而发生右心室肥厚。
随着病情的进展,特别是急性加重期,肺动脉压持续升高且严重超过右心室的负荷,使右心室扩大和右心功能衰竭;
(2)心肌缺氧;
(3)反复肺感染、细菌毒素作用;
(4)酸碱失衡、电解质紊乱;
3、其他重要器官的损害。
五、临床表现
本病发病缓慢,临床表现复杂多变,除原有肺,胸疾病的各种症状和体征外,主要是逐步出现肺,心功能衰竭以及其他器官损害的征象。
1、肺、心功能代偿期(包括缓解期)主要是肺、胸疾病的表现。
如COPD患者表现为慢性咳嗽、咳痰,动则喘甚,劳动耐力下降。
体检可有明显肺气肿征,下肢轻微浮肿,心音遥远,肺动脉瓣区第二心音亢进,示肺动脉高压。
三尖瓣区出现收缩期杂音或剑突下心脏搏动,提示右心室肥厚、扩大。
2、肺、心功能失代偿期(包括急性加重期)多由于急性呼吸道感染而诱发,表现为:
(1)呼吸功能衰竭:
通气、换气功能发生严重障碍,出现中、重度呼吸功能不全的症状。
(2)心力衰竭出现右心衰竭的临床表现及特点。
六、并发症
1、肺性脑病由于呼吸功能衰竭所致缺氧,二氧化碳潴留而引起精神障碍、神经系统症状的一种综合征。
必须除外其他因素引起的脑部症状,是肺心病死亡的首要原因。
2、酸碱失衡及电解质紊乱可发生不同类型的酸碱失衡及电解质紊乱,使呼吸衰竭、心力衰竭,心律失常的病情更加恶化。
3、心律失常多表现为房性早搏及阵发性室上性心动过速,其中以紊乱性房性心动过速最具特征性。
4、休克不多见。
发生原因有感染中毒性、失血性、心原性。
5、消化道出血。
6、弥漫性血管内凝血(DIC)。
七、实验室和其他检查
X线、心电图、心电向量图、超声心动图、心向量图、血气分析、血象、肝功能及痰细菌学检查等。
八、诊断和鉴别诊断
1、有严重COPD或其他胸肺疾病史,并有P2>A2、剑突下心音增强、颈静脉怒张、肝大及压痛、肝颈静脉反流征阳性、下肢水肿及体静脉压升高等肺动脉高压、右心室增大或右心功能不全的表现,结合心电图、X线胸片、超声心动图、心电向量图有肺动脉高压和右心室肥厚、扩大的征象,可以作出诊断。
2、鉴别诊断冠心、风心、原发性心肌病、先心病等。
九、治疗
(一)肺、心功能代偿期
中西医结合的综合措施,增加免疫功能,延缓肺、胸基础疾病的进展,去除急性发作的诱发因素,减少或避免急性加重期的发生。
(二)肺、心功能失代偿期(急性加重期)
积极控制感染,通畅呼吸道,改善呼吸功能,纠正缺氧和二氧化碳潴留,控制呼衰和心衰。
1、呼吸衰竭的治疗:
(1)控制感染:
抗菌素的选择可先经验用药、再参考痰涂片革兰染色及痰菌培养和药敏结果作调整;预防二重感染;
(2)通畅呼吸道:
排痰,解除支气管痉挛;
(3)合理给氧以纠正缺氧,积极纠正二氧化碳潴留;
(4)纠正酸碱失衡及电解质紊乱(参考本章第三节COPD急性加重期治疗和第十四章呼吸衰竭治疗)。
2、右心衰竭的治疗:
与其他心脏病心力衰竭的治疗有不同之处;
肺心病患者一般经过氧疗、控制呼吸道感染、改善呼吸功能、纠正低氧和解除二氧化碳潴留后心力衰竭症状可减轻或消失,对治疗后无效的病人可酌情给予:
(1)作用轻、剂量小的利尿剂;
(2)剂量小、作用快,排泄快的强心剂;
(3)血管扩张剂;
(三)并发症的治疗(详见相关章节)
1、肺性脑病
2、酸碱失衡及电解质紊乱
3、心律失常
4、休克
5、消化道出血
6、弥漫性血管内凝血(DIC)
十、预后:
继发于COPD等支气管、肺疾病的慢性肺心病常由于反复急性发作而反复加重。
积极治疗在一定程度上可延缓病情进展,从而延长患者寿命,提高生活质量。
十一、预防:
参见COPD预防。
1、戒烟
2、预防呼吸道感染
3、积极防治原发病
【见习内容】
可与慢性阻塞性肺病联合见习。
了解肺心病的发生与发展,掌握其临床表现、诊断标准和治疗原则、治疗方法。
【教学方法】
1.理论课讲解
2.典型病例示教;
3.结合幻灯片或图表、X线胸片示教与讨论。
第四章支气管哮喘
【教学目的与要求】
1、了解本病的病因、临床分型和病理。
2、熟悉本病的发病原理,特别是气道炎症学说。
3、掌握本病的临床表现。
诊断、鉴别诊断及并发症。
4、掌握常用治疗哮喘的两大类药物和使用方法:
控制性药物和缓解药物。
5、掌握哮喘急性发作的处理方法和防治原则。
6、了解本病长期治疗方案确定的方法和哮喘病人的教育管理
【讲授时数】2学时,见习2学时。
【讲授内容】
一、概述:
定义、流行病学(常见病。
患病率及病死率呈增高趋势)。
二、病因和发病机制
变态反应学说:
速发性哮喘反应(IAR)和迟发性哮喘反应(LAR)。
神经-受体学说。
气道炎症学说:
炎性细胞(肥大细胞、嗜酸性粒细胞、淋巴细胞等)和炎性介质白三烯(LTs)、前列腺素(PGs)、血栓素(TX)及血小板活化因子(PAF)等在哮喘发病过程中作用。
其他机制。
三、病理:
支气管平滑肌痉挛、粘膜水肿、上皮脱落、基膜增厚及炎性细胞浸润等。
病程愈长,由于气道重塑,气道阻塞的可逆性降低。
四、临床表现
典型哮喘表现:
(1)发作性喘息或胸闷、咳嗽;
(2)发作时两肺闻及弥漫性哮鸣音;
(3)症状可自行缓解或用平喘药后缓解。
非典型哮喘表现:
发作性胸闷或顽固性咳嗽。
五、实验室和其他检查
1、血液常规检查嗜酸性粒细胞增高
2、痰液和呼出气检查痰液镜检见较多嗜酸性粒细胞,呼出气NO可作为哮喘气道炎症的无创性标志物。
3、肺通气功能检查(FFV1、PEFR等)
4、血气分析
5、胸部X线(用于鉴别诊断及并发症的诊断)
6、过敏原检测过敏原皮肤试验
7、特异性IgE测定。
六、诊断和鉴别诊断
1、典型病例,根据其典型临床表现,除外可造成气喘或呼吸困难的其他疾病,如心原性哮喘、喘息型慢支、气道肿瘤及嗜酸粒细胞增多性肺浸润等。
2、不典型病例需借助于支气管激发试验或气道反应性测定诊断。
3、分型根据诱发哮喘的病因不同分型。
4、分期按GINA分型:
急性发作期、慢性持续期和临床缓解期。
5、分级病情严重程度分级慢性哮喘分级和急性发作时的分级。
6、病因学诊断
7、鉴别诊断心源性哮喘、喘息型慢性支气管炎、支气管肺癌、嗜酸性粒细胞肺浸润症等。
七、并发症:
气胸、纵隔气肿、肺不张等。
八、治疗
1、常用治疗哮喘药物:
(1)糖皮质激素;吸入型糖皮质激素的应用,吸入途径给药的特点,口服或静脉用药的指征。
(2)β2受体激动剂;(3)白三烯调节剂;(4)茶碱;(5)抗胆碱药;(6)抗IgE治疗;(7)其他:
抗组织胺药、其他口服抗变态反应药、可能减少激素剂量药、中医中药。
2、长期治疗方案的确定
3、哮喘急性发作的处理。
4、哮喘患者的管理
九、预后与预后:
三级预防。
合理治疗,可减轻发作或减少发作次数,并发肺气肿,肺源性心脏病、心肺功能不全者预后差。
【见习内容】
选择典型病例示教。
让学生了解支气管哮喘的临床表现特点、实验室检查方法,肺功能在哮喘诊断和分级中的意义,吸入治疗的方法和药物的种类及如何选择。
【教学方法】
1.讲授利用PPT、图解、图表等加强对发病机制、病情分度和止喘药作用机制的理解。
2.课后典型病例示教临床表现、诊断、鉴别诊断和处理原则等。
第五章肺血栓栓塞症
【教学目的与要求】
1、了解肺栓塞(PE)、肺血栓栓塞症(PTE)、肺梗死(PI)、深静脉血栓形成(DVT)、静脉血栓栓塞症(VTE)等概念。
了解本病的发病率、病死率,早期诊断的重要性。
2、了解本病的危险因素、病理、病理生理。
3、熟悉PTE的临床表现、体征,深静脉血栓形成的临床表现。
4、熟悉PTE的各项实验室检查方法及其临床意义。
5、熟悉PTE的诊断程序、病情危险程度分级。
6、熟悉PTE的治疗方法,溶栓治疗、抗凝治疗的适应证、禁忌证;了解介入治疗和外科手术治疗的优缺点。
7、了解慢性栓塞性肺动脉高压的相关临床表现;治疗方法。
【讲授时数】0学时
【讲授内容】
一、概述
二、危险因素
三、病理、病理生理
四、临床表现
呼吸困难及气促、胸痛、咯血(“肺梗死三联征”的意义),烦
- 配套讲稿:
如PPT文件的首页显示word图标,表示该PPT已包含配套word讲稿。双击word图标可打开word文档。
- 特殊限制:
部分文档作品中含有的国旗、国徽等图片,仅作为作品整体效果示例展示,禁止商用。设计者仅对作品中独创性部分享有著作权。
- 关 键 词:
- 外科学 总论 教学 课程表 南京 鼓楼 医院
 冰点文库所有资源均是用户自行上传分享,仅供网友学习交流,未经上传用户书面授权,请勿作他用。
冰点文库所有资源均是用户自行上传分享,仅供网友学习交流,未经上传用户书面授权,请勿作他用。


 0210历年民法试题.docx
0210历年民法试题.docx
